いびき、睡眠時無呼吸症候群
治療や症状、検査は?

いびきや睡眠時無呼吸症候群は、寝ている間に呼吸が止まり、心臓や脳、血管などに大きな影響を与えます。
ここでは、放置できない「いびき・睡眠時無呼吸症候群」について、わかりやすく解説致します。
*当院「大倉山駅前港北歯科クリニック」では、薬剤師免許取得の歯科医師(大学病院出身)が在籍しております。持病やお薬と服用中の方の歯のご相談も承っております。お気軽にお問い合わせください。
いびき、睡眠時無呼吸症候群とは?
いびき
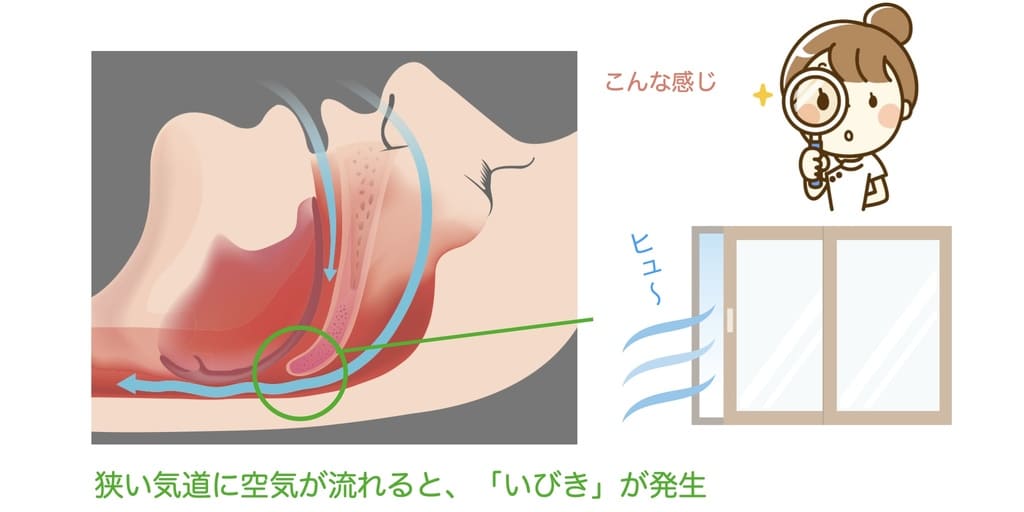
いびきは、寝ている間に気道が狭くなることで発生する振動音です。
| 性別 | 習慣的にいびきをかく人 |
|---|---|
| 男性 | 44% |
| 女性 | 28% |
いびきをかく人は睡眠時無呼吸症候群?!
睡眠時無呼吸症候群の患者のほとんどは、習慣的ないびきがあることが明らかになっています。実際、「呼吸が止まる」(無呼吸)状態の約93%は、いびきの最中に発生していると報告されています。
(参考文献)
・Young, T. et al. : The occurrence of sleep-disordered breathing among middle-aged adults. N.Engl.J.Med.,29:328:1230-1235,1993.
睡眠時無呼吸症候群
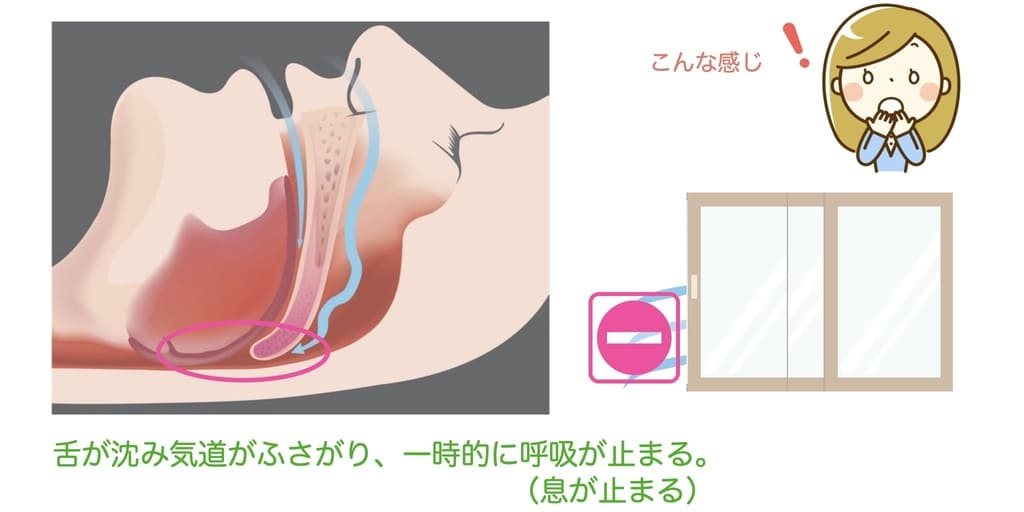
睡眠時無呼吸症候群は、寝ている時に呼吸が止まる(息ができなくなる)病気です。
呼吸が止まると、体に酸素を取り込めず、
- 中途覚醒(夜中に目が覚める・熟睡できない)
- 日中の傾眠(眠くなってしまう・寝不足)
などの問題が発生します。
*(閉塞性)睡眠時無呼吸症候群は睡眠障害の一種で、国際分類である『睡眠障害国際分類第3版(ICSD-3)』の中で「睡眠関連呼吸障害群」に分類されています。
*睡眠時無呼吸症候群はOSA(Obstructive Sleep Apnea)やSAS(Sleep Apnea syndrome)などと呼ばれています。
国内患者数
日本(2019年時点)で、中等度以上の睡眠時無呼吸症候群の成人患者数は約900万人と推計されています(軽症を含めると、約2200万人)。
いびきや睡眠時の呼吸停止は寝ている間の現象であるため、本人の自覚がない場合も多く、約85%は診断を受けていないといわれ、実際には相当の患者数が存在します。
男女比
睡眠時無呼吸症候群の男女比は2〜3:1程度と言われ、女性と比べて男性が多いことが特徴です。
ただし、睡眠時無呼吸症候群は性別以外にも原因はたくさんあり、女性でも痩せ型でもかかる病気です。
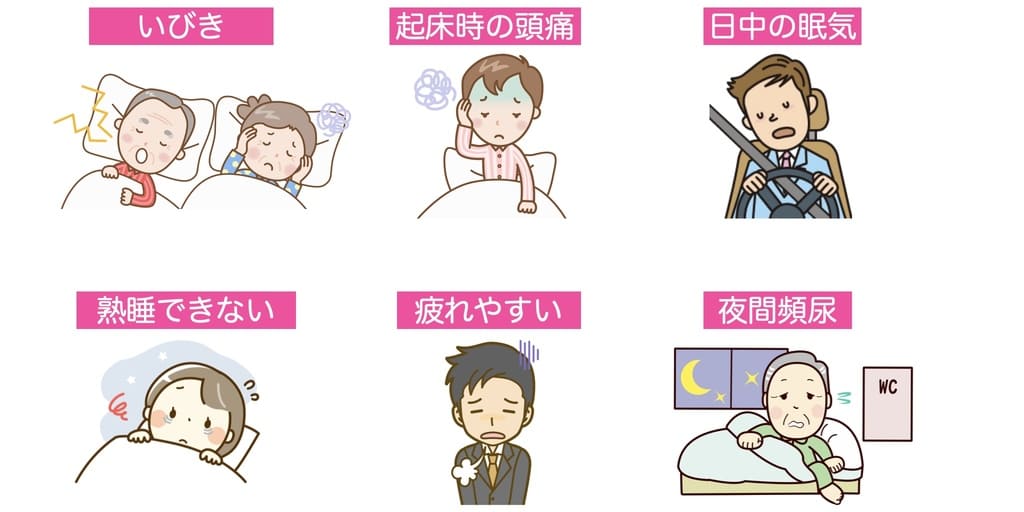
睡眠時無呼吸症候群の症状
睡眠時無呼吸症候群では主な症状として、「いびき」や「起床時の頭痛」、「日中の眠気」があります。その他にも、夜間の頻尿や集中力の欠如、倦怠感などさまざまな症状がありますが、本人の自覚があまりないこともあります。
(関連記事)
他の病気を引き起こす「睡眠時無呼吸症候群」
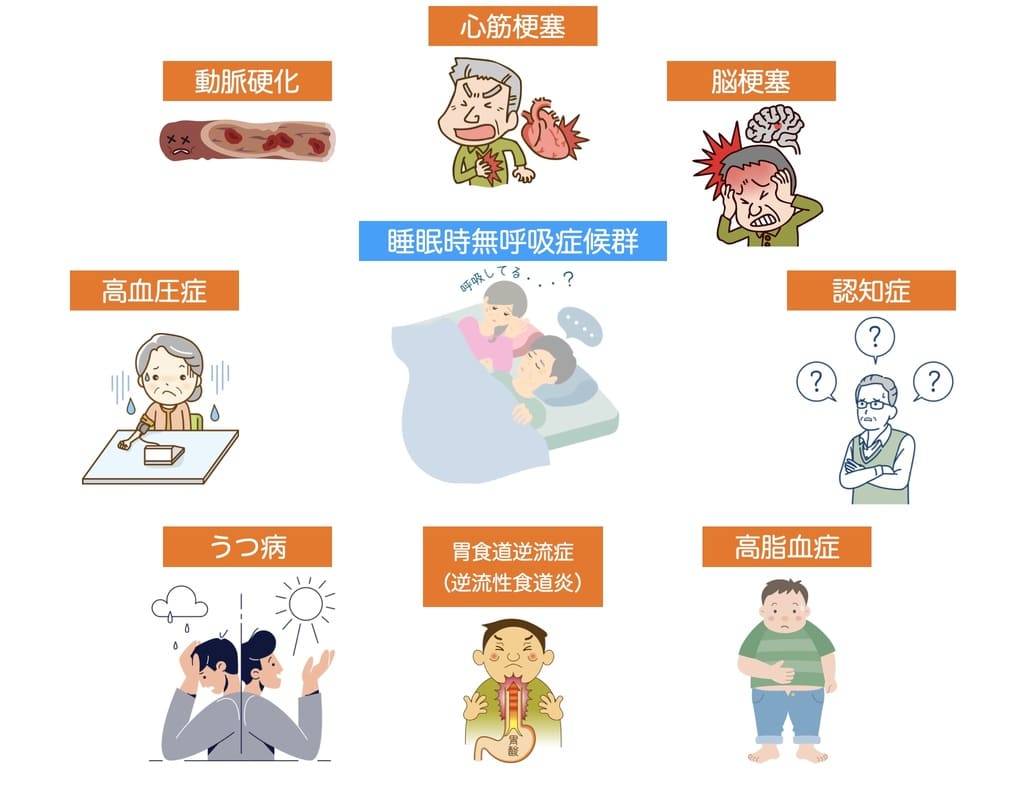
睡眠中に呼吸が止まると、体内に酸素を十分に取り込めなくなるため、以下の病気のリスクが高まることが多くの論文で報告されています。
- 高血圧症
- 動脈硬化
- 心筋梗塞
- 脳梗塞
- 糖尿病
- 高脂血症
- うつ病
- 認知症
- 逆流性食道炎
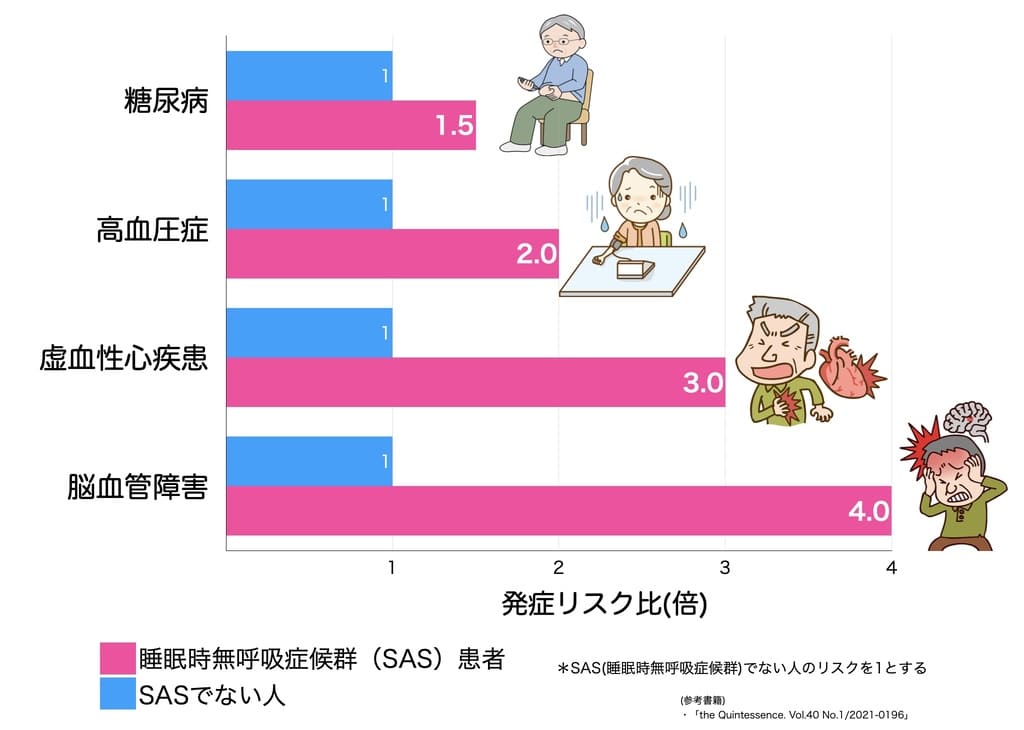
各病気の発症の危険性
(関連記事)
睡眠時無呼吸症候群の原因・仕組み
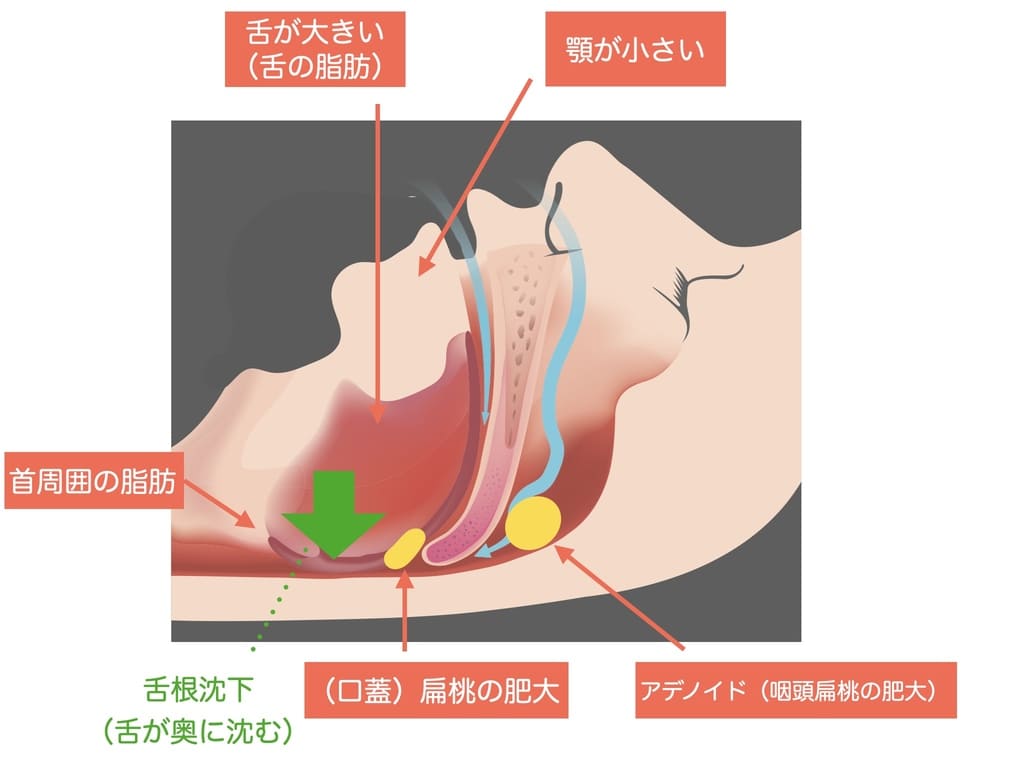
睡眠時無呼吸症候群の原因には骨格や舌の大きさ、生活習慣、他の病気などが原因として関わっています。いずれの原因も、空気の通り道を狭くする影響があります。
- 顎が小さい
- 舌の筋力の低下
- 口呼吸
- 悪い歯並び
- 肥満
- お酒やタバコ
- 女性ホルモンの変調
- 扁桃腺肥大
検査

睡眠中に呼吸が止まっているかは自覚はなく、また家族やパートナーでも判断することは難しいものです。
睡眠時無呼吸症候群の主な検査には、
- 簡易睡眠時無呼吸検査(OCST)
- 終夜睡眠ポリグラフ検査(PSG)
などがございます。
セルフチェック
日常の生活の様子から、睡眠時無呼吸症候群の疑いを確認するセルフチェック(自己評価)がございます。
日中の眠気や寝ている間に目が覚めるなどの症状を感じる方は、ぜひ以下のテストを行ってみましょう。
*数分で回答可能です。
治療
睡眠時無呼吸症候群の代表的な治療には、
- CPAP(シーパップ)
- マウスピース治療
があります。
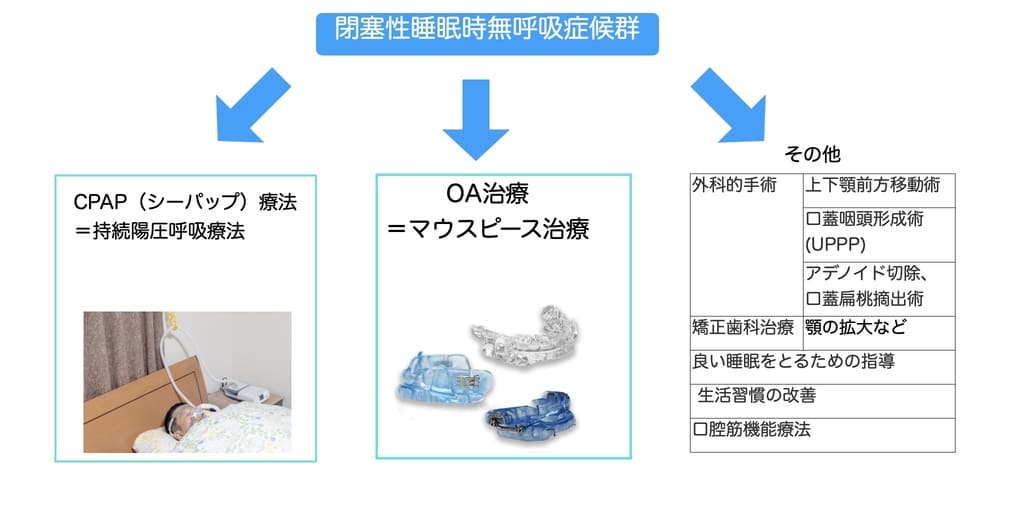
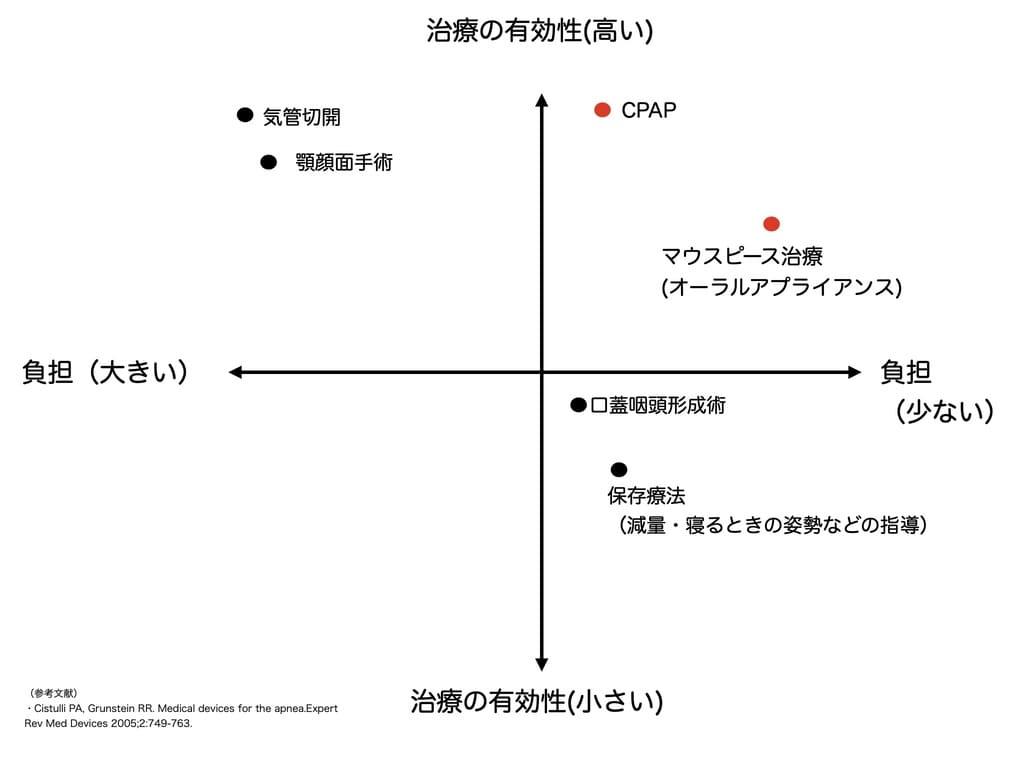
どの治療方法が適切かについては、睡眠時無呼吸症候群の重症度や原因、生活習慣などから総合的に判断されます。ご自身の病状や生活様式に合わせて、担当医と相談しながら決めるのが良いでしょう。
マウスピース治療

下あごを前に出して固定するマウスピースを装着し、気道を広げ、睡眠時無呼吸症候群を改善する治療です。
2004年より保険適応になり、主に軽度〜中等度の睡眠時無呼吸症候群の方が適応です。
またCPAPを継続使用できない方やCPAP使用者が外泊用として使用したり、あるいはCPAPとの併用で治療効果を高める場合に使用されることもあります。
CPAP(シーパップ)
鼻に装着するマスクから圧力をかけた空気を送りこみ、気道を広げ、睡眠時中の無呼吸・低呼吸を防ぐ方法です。
睡眠時無呼吸症候群に対して、現在最も有効とされている治療方法で、中等度〜重症度の睡眠時無呼吸症候群の方に適応されます。
高い治療効果がある一方で、装置になじめず治療継続ができない方も存在し、治療継続率が約50〜80%と報告され、治療を継続できるかどうかがポイントになります。
(関連記事)
(参考文献)
・「日本内科学会誌 109:1059~1065,2020」
・Benjafield AV, et al : Estimation of the global prevalence and burden of obstructive sleep apnoea : a literature-based analysis. Lancet Respir Med 7 : 687―698, 2019.
・「日本デバイス治療研究所.循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン.」
・Matsumoto T, Murase K, Tabara Y, et al.: Impact of sleep characteristics and obesity on diabetes and hypertension across genders and menopausal status: the Nagahama study. Sleep 41: zsy071, 2018.